Il mal di schiena, patologia estremamente comune, è qualcosa di parecchio studiato in letteratura scientifica. Vediamo cosa dicono i più recenti studi.
Buona lettura!
Introduzione
Con la celebre dicitura “low back pain” (LBP) si intende la lombalgia comune, quella che colpisce la bassa schiena delle persone. Questa patologia consiste in un dolore persistente, spesso accompagnato da limitazioni funzionali più eventuali strascichi psicologici.
Ogni anno il low back pain colpisce molti adulti in età lavorativa1, basti pensare che negli USA è il disturbo muscolo-scheletrico più comune riscontrato negli accessi al pronto soccorso2 e nel 1998 è stato stimato i costi sanitari legati ad esso siano stati di circa 90 miliardi di dollari2. Secondo l’OMS, circa l’80% delle persone soffre almeno una volta nella vita di mal di schiena3.
Come vedremo più avanti, ci sono prove abbastanza solide circa l’utilità del movimento e di un corretto stile di vita per la prevenzione del mal di schiena.
Basi di anatomia e fisiologia articolare
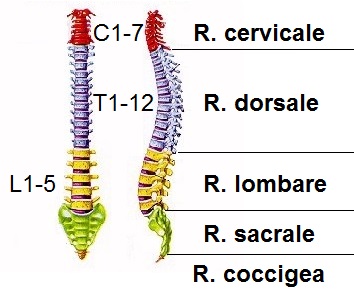
Come già spiegato in passato, la colonna vertebrale è una complessa ed estesa struttura osteofibrocartilaginosa. va dal capo al coccige. Ha una lunghezza media di 70 cm per gli uomini e di 60 cm per le donne, consta di cinque regioni le quali hanno un numero variabile di vertebre (solitamente 33).
- Regione cervicale: consta di sette vertebre (C1,2,3,4,5,6,7), le prime due, più famose, sono l’atlas (C1) e l’axis (C2). La regione cervicale regge la testa e permette al collo una grande escursione articolare.
- Regione dorsale(o toracica): è formata da dodici vertebre (T1-12), è la regione più ampia di tutta la colonna vertebrale, inoltre, unendosi alle costole forma la cassa toracica. Questo tratto possiede una rigidità elevata per evitare movimenti, specialmente flessioni, troppo bruschi e pericolosi.
- Regione lombare: composta da cinque vertebre (L1-5), la sua struttura è particolarmente robusta e mobile.
- Regione sacrale: consiste in un unico osso composto dalla fusione di cinque vertebre.
- Regione coccigea: osso formato dalla fusione di quattro-cinque vertebre.
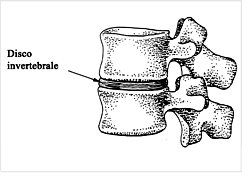
Le principale funzioni della colonna vertebrale sono le seguenti: sostegno strutturale, supporto e protezione del sistema nervoso centrale e periferico, stabilità e protezione degli organi interni; le vertebre sono connesse mediante un disco fibrocartilaginoso, forte ed elastico, il quale fa da ammortizzatore e permette un certo movimento. Questo disco è chiamato disco intervertebrale.
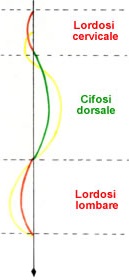
Prima di concludere il paragrafo è d’obbligo focalizzarsi un attimo sulle “curvature” della colonna. Se osservata lateralmente, saltano all’occhio le due convessità posteriori, dette cifosi e le due convessità anteriori: le lordosi. Rientrano nel primo gruppo la zona toracica e sacrale, sono invece delle lordosi la zona cervicale e quella lombare.
Questa alternanza di curve, fa sì che la colonna vertebrale sia piuttosto mobile e resistente, garantendo l’equilibrio in posizione eretta. Le lordosi permettono gradi di movimento molto maggiori rispetto alle cifosi, specialmente la regione lombare, la quale ha una curvatura un po’ più marcata. Nella figura sopra, si può osservare come un curvatura eccessiva (iperlordosi, ipercifosi) anche di una sola regione, alteri inevitabilmente anche gli altri tratti della colonna (linea gialla).
Mal di schiena: tassonomia
Esistono due macrocategorie di mal di schiena: quello aspecifico (non-specific low back pain) e quello specifico (specific low back pain)5. L’aspecifico non è attribuito ad una precisa e dimostrabile causa patologica23, discorso diverso per quello specifico che a seconda della causa a cui è riconducibile (e dei sintomi) può rientrare nella sfera di competenze di diversi specialisti19.
Nonostante le raccomandazioni delle linee guida, non è possibile identificare una causa patoanatomica specifica del dolore nella maggior parte dei pazienti e solitamente si ricerca una causa strutturale del LBP e la si studia utilizzando la diagnostica per immagini. […] Fortunatamente, la maggior parte dei fattori di rischio del LBP sono modificabili.
Zaina F. et al, 2020
È inoltre nota a livello internazionale un’altra classificazione basata sulla permanenza temporale del dolore6. Se il dolore ha una durata inferiore alle 4 settimane il mal di schiena viene allora definito come acuto (solitamente in questo breve periodo si agisce sui sintomi), quando invece la presenza del dolore perdura (4-12 settimane) – con un’aggravarsi della situazione fra stress, disturbi del sonno, problemi motori, ecc. – si ha un mal di schiena subcronico. Superate la 12 settimane si può parlare a tutti gli effetti di mal di schiena cronico.
Popolazione, guarigione e aspetti psicologici
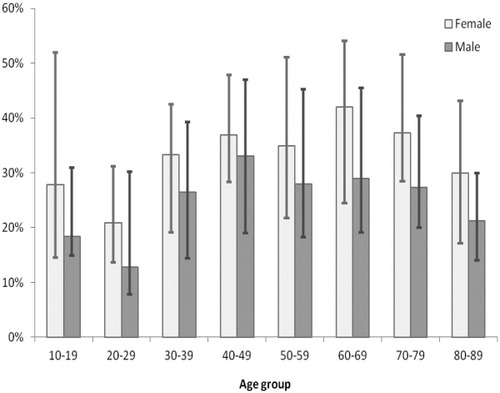
Stando a una revisione sistematica di Hoy D. e colleghi4 la prevalenza dei sintomi tipici del low back pain (LBP) presenta un picco tra i 40 e i 69 anni. Sono inoltre più colpite dal LBP le donne rispetto agli uomini e la patologia è più comune nelle nazioni economicamente più ricche (ciò ovviamente non significa che nel secondo e terzo mondo sia assente)7,8.
Sopra, la prevalenza media del LBP in base alle varie fasce d’età, con un confronto fra i sessi (Hoy D. et al, 2012). Come concludono gli stessi ricercatori nello studio citato poc’anzi: «Con l’invecchiamento della popolazione, è probabile che il numero globale di individui con lombalgia aumenti notevolmente nei prossimi decenni».
Il LBP, disordine muscolo scheletrico, speso ha una “guarigione spontanea” (nel giro di al massimo 6 settimane il dolore scompare)9. In concreto, una nota meta-analisi del 2017 ha osservato una guarigione spontanea su oltre il 65% dei pazienti colpiti da ernie lombari20, percentuale grossomodo confermata da un altro lavoro pubblicato nel 2020 su BMC Musculoskeletal Disorders21. I casi di guarigione spontanea sul lungo periodo, com’è ovvio che sia, fanno mettere un po’ in discussione un certa visione della sala operatoria come unica via per la guarigione di un paziente.
La chirurgia può essere presa in considerazione per i pazienti con sintomi gravi che non presentano una regressione (dell’ernia lombare, ndr) dopo 4 mesi dall’esordio (dei sintomi) e consigliamo vivamente un intervento chirurgico per coloro che non presentano una regressione dopo 10 mesi e mezzo.
Yi Wang et al., 2020
Tuttavia, non va ignorata quella minoranza di persone – minoranza nemmeno troppo piccola – che non si riprende con un trattamento conservativo. Altri studi hanno osservato casi di recidività dove su tre pazienti guariti, uno tornava a soffrire di mal di schiena, anche in maniera lieve, palesando quindi una guarigione incompleta10. Nella maggior parte dei casi, la lombalgia si cronicizza su persone con una vita sregolata24,25,26 (problemi psicologici, stress, carenza di sonno): «Disturbi del sonno e grande stress, ad esempio, possono causare iperattivazione delle cellule gliali e quindi un’infiammazione di basso grado, che porta a sensibilizzazione centrale e a del dolore diffuso»25.
Nei paesi a basso e medio reddito, il mal di schiena è associato a un’elevata comorbilità per la salute mentale29. Le comorbilità devono essere prese in maggiore considerazione nella pratica clinica, poiché la loro presenza porta a un maggiore utilizzo delle risorse sanitarie30. Nei paesi a basso e medio reddito, il mal di schiena è associato a un’elevata comorbilità per la salute mentale29. Le comorbilità devono essere prese in maggiore considerazione nella pratica clinica, poiché la loro presenza porta a un maggiore utilizzo delle risorse sanitarie30.
Zaina F. et al, 2020
Va sottolineato che il LBP, definibile come lombalgia comune e disordine muscolo scheletrico, non è una lombosciatalgia. Si parla infatti di lombosciatalgia quando il dolore dalla zona lombare si estende a un arto inferiore. Stando a quanto riportato dall’European Journal of Pain28, una grossa parte – quasi il 40% – dei casi di mal di schiena cronici e disabilitanti (follow-up di 14 mesi) sono correlati alla comparsa di dolore in altre parti del corpo.
Un ultimo dato interessante è l’apparente inutilità del trattamento manipolativo e farmacologico sul dolore provocato dalla lombalgia acuta22 (grafico sotto).
E naturalmente non vanno sottovalutati gli aspetti psicologici del mal di schiena: «Mirare ai fattori psicologici associati al LBP, non solo ai fattori fisici, può aiutare a migliorare la gestione dei pazienti con LBP»11.
Sopra, due differenti tipi di approccio al dolore (Chris J. Main et al., 2002).
«Effects of confrontation or avoidance of pain on outcome of episode of low back pain: fear of movement and re-injury can determine how some people recover from back pain while others develop chronic pain and disability»12.
Inoltre, i recenti limiti applicati agli spostamenti della vita quotidiana per far fronte alla pandemia da COVID-19, sembrano aver influito negativamente sulla salute della schiena di una parte della popolazione adulta. Forse per l’aumento della sedentarietà e dello stress generale13.
Cause e fattori di rischio
Solitamente, problemi meccanici e lesioni ai tessuti molli sono la causa della lombalgia. Queste lesioni possono includere danni ai dischi intervertebrali, compressione delle radici nervose e movimento improprio delle articolazioni spinali.
John Peloza, MD – Causes of Lower Back Pain (2017)
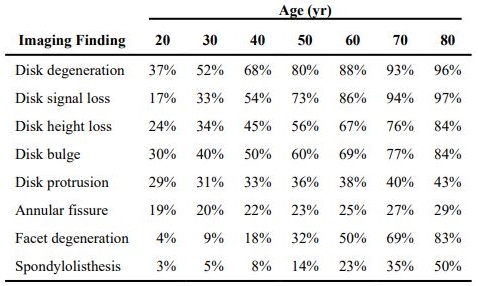
Da qualche anno a questa parte, studi scientifici evidenziano come i fenomeni degenerativi della colonna vertebrale rilevabili tramite RM (risonanza magnetica) e TAC siano piuttosto frequenti non solo nei soggetti che soffrono di mal di schiena ma anche in altre persone completamente asintomatiche. Una review pubblicata sull’American Journal of Neuroradiology14 (tabella sotto) ha messo in luce un fatto interessante: molte delle degenerazioni della colonna vertebrale riscontrate nei classici esami medici sono parte di un fisiologico processo di invecchiamento del corpo umano non necessariamente associato alla comparsa di dolori.
Come inequivocabilmente mostrato dai numeri, anche i più giovani hanno degenerazioni discali, protrusioni, degenerazioni delle faccette articolari, ecc.
L’eziologia multifattoriale della lombalgia comune fa’ sì che, purtroppo, non sempre le cause siano facilmente inquadrabili, specialmente quando si parla di lombalgia aspecifica. L’insieme di cofattori colpevoli del non-specific LBP sono i seguenti:
- Fattori genetici;
- Sesso;
- Età;
- Forma fisica (peso, altezza, massa magra e grassa);
- Sedentarietà;
- Cattive abitudini (fumo, alcol);
- Depressione, malessere generale;
- Lavori usuranti;
- Diagnosi e trattamenti errati;
- Atteggiamenti psicologici sbagliati nei confronti del dolore15,16,27.
Dati alla mano, pare che la fattori genetici individuali giochino un ruolo cruciale sulla predisposizione o meno al mal di schiena24. Un recente ed ampio studio genetico27 ha notato come molti pazienti sintomatici abbiano una naturale predisposizione a palesare dei problemi anatomico-strutturali (come problemi ai dischi intervertebrali e antropometrici) e psicologici nei confronti del dolore (percezione ed elaborazione dello stesso). I processi degenerativi delle strutture della colonna vertebrale (vertebre, dischi, anelli fibrosi, faccette articolari, muscoli paraspinali, ecc.) avanzano in parallelo, rendendo difficile capire quali fattori o combinazioni di fattori possano avere più o meno a che fare col dolore23.
Vi è inoltre il mal di schiena tipico della gravidanza che in letteratura scientifica viene così abbreviato: LBPP (low back pain and pelvic pain)17.
La maggior parte delle donne incinte soffrono di lombalgia, nonostante i fisiologici adattamenti strutturali al sovraccarico dato dal feto17,18. Inoltre: «LBPP during a previous pregnancy, body mass index, a history of hypermobility, and amenorrhea are factors influencing the risk of developing LBPP during pregnancy» da Ingrid M. Mogren et al. (2005).
Prevenzione
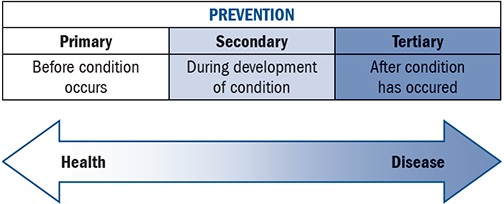
In campo medico esistono tre differenti livelli di prevenzione: quella primaria, secondaria e terziaria. La prevenzione primaria è quella mirata all’utilizzo di comportamenti (e abitudini) finalizzati a prevenire a monte delle patologie (non fumare, praticare attività fisica, eccetera). La prevenzione seconda invece, si riferisce alla diagnosi precoce (tipica dello screening) che permette di intervenire tempestivamente, agendo su una malattia e tamponandone gli effetti negativi (solitamente è così per la mammografia). Infine, la prevenzione terziaria riguarda più che altro gli effetti a lungo termine di una malattia (come la gestione di una disabilità) e i casi di recidività.
La letteratura scientifica pullula di paper inerenti la prevenzione del mal di schiena. Tre importanti revisioni sistematiche con meta-analisi, rispettivamente di Steffens et al.36, Huang R. et al.37, Shiri R. et al.38, hanno fatto notare come l’esercizio fisico possa essere un ottimo strumento se il fine è quello di prevenire il mal di schiena (anche abbinato a un’educazione sul problema36,37). Gli esercizi presi in esame da questi tre lavori andavano a rinforzare il retto addominale, i muscoli obliqui, gli erettori spinali, attività aerobica, yoga, esercizi di coordinazione, stretching e in alcuni casi anche gambe e parte superiore del corpo (upper body), con una frequenza delle sedute che andava da 1 a 7 volte a settimana e un tempo di lavoro che andava da 5 ai 90 minuti. Come già accennato, in alcuni casi si è dimostrata utile l’aggiunta di lezioni teoriche volte a dare un’infarinatura generale sull’anatomia e biomeccanica della bassa schiena, sulle evidenze scientifiche inerenti il LBP e sulla tecnica esecutiva dei movimenti di sollevamento. Lo studio di Shiri R. e colleghi pubblicato sull’American Journal of Epidemiology38, sempre in un’ottica di prevenzione del mal di schiena, nelle sue conclusioni consiglia 2-3 allenamenti settimanali dedicati al rinforzo muscolare, all’esercizio aerobico ed allo stretching. Altro dato interessante: interventi passivi come l’utilizzo di solette plantari o di cinture per il sostegno della schiena (back belt) si sono dimostrate inefficaci.
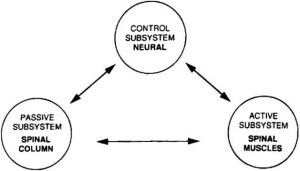
«In diversi studi […] viene dimostrato che nei pazienti che soffrono di LBP il meccanismo di attivazione muscolare anticipatorio della cintura miofasciale è alterato durante un movimento. La stabilità spinale è strettamente correlata all’insorgere di lombalgia: non basta, quindi, una colonna vertebrale sana per evitare problematiche di mal di schiena, ma sono necessari anche muscoli efficienti e una buona capacità di controllo. Una corretta sinergia dei tre sistemi descritti nel modello ideato da Punjabi (fig. sotto, ndr) assicura un’efficace stabilizzazione della colonna vertebrale. Per svolgere gli esercizi in modo efficace è fondamentale abbinarli ad una corretta respirazione, controllando la sua frequenza, la sua coordinazione col movimento e la sua qualità»39.
Sopra, la relazione tra i tre sottosistemi – attivo, passivo e neurale – che contribuiscono alla stabilità della spina dorsale, elemento fondamentale per la salute della bassa schiena (da Panjabi M., 1992).
Come giustamente fatto notare dal Dott. Giroldo39, un documento finanziato dal Ministero della Salute (Percorsi diagnostico terapeutici per l’assistenza ai pazienti con il mal di schiena) spiega con un linguaggio alla portata di tutti quelli che sono dei semplici consigli per contrastare il LBP: evitare di stare seduti nella stessa posizione oltre 20-30 minuti, guidare l’automobile con un supporto lombare, piegarsi mantenendo le curve fisiologiche del rachide e svolgere quotidianamente dell’attività fisica.
Riabilitazione
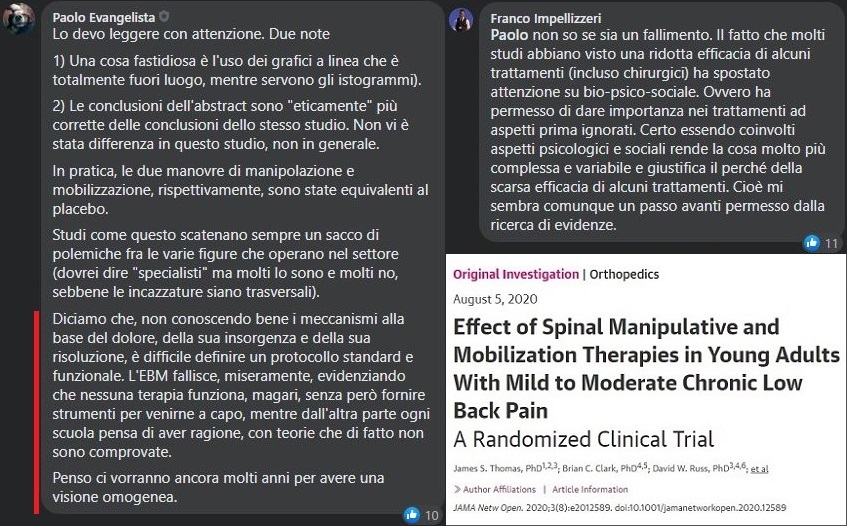
Mentre il mal di schiena acuto ha tendenzialmente una prognosi positiva, il mal di schiena cronico spesso è, appunto, persistente e con ridotte possibilità di recupero totale, anche se vi è la possibilità di migliorare la qualità della vita ed attenuare l’intensità del dolore23. Le linee guida raccomandano l’autogestione del dolore, terapie fisiche, psicologiche e pongono poca enfasi sul trattamento farmacologico e chirurgico31. Un paper apparso sul Journal of the American Medical Association32 nell’agosto 2020 ha evidenziato la scarsa efficacia delle tecniche manipolative e di mobilizzazione – tipiche dell’osteopatia – applicate su adulti di età compresa fra i 18 ed i 45 anni affetti da LBP cronico di intensità media e moderata. Sotto un interessante scambio di commenti fra il Dott. Evangelista ed il ricercatore Franco Impellizzeri.
Viviamo su un’isola circondata da un mare di ignoranza. Più cresce l’isola della nostra conoscenza, più si allunga la costa della nostra ignoranza diceva il fisico statunitense John A. Wheeler, paradossalmente sembra che all’aumentare del numero di pubblicazioni scientifiche aumentino i dubbi di chi questi argomenti li studia da anni. Chiusa la parentesi, il famigerato approccio biopsicosociale citato dal Professor Impellizzeri cozza con quello biomedico, che vedrebbe come causa (o cause) di una patologia variabili puramente biologiche da correggere con terapie mirate, prescritte da un medico/fisioterapista/fisiatra/chinesiologo e così via. Si tratta quindi un approccio, quello biopsicosociale, multidimensionale che può vantare una visione d’insieme che quello biomedico non possiede: «Il modello biopsicosociale è una strategia di approccio alla persona, che attribuisce il risultato della malattia, così come della salute, all’interazione intricata e variabile di fattori biologici (genetici, biochimici, ecc.), fattori psicologici (umore, personalità, comportamento, ecc.) e fattori sociali (culturali, familiari, socioeconomici , ecc.)»33,34.
Alcuni studi avevano dimostrato che la terapia manipolativa e l’educazione al dolore avevano diminuito il dolore e la disabilità. Tuttavia, la maggior parte di essi ha mostrato un debole effetto del trattamento, con soli miglioramenti nell’immediato o a breve termine, principalmente nella terapia manipolativa.
Vier C. et al., 2018
Sotto, le fasi di un trattamento risultato efficace unicamente in acuto35.
Salvo Di Grazia, medico e divulgatore scientifico, in un suo post datato ottobre 2018 aveva fatto un riassunto delle evidenze all’epoca disponibili sulla “cura” del mal di schiena e ne era emerso uno scenario pressoché identico a quello attuale. Molti trattamenti inefficaci ed altri discretamente efficaci sul breve termine ma inutili sul medio e lungo periodo – agopuntura, osteopatia, ultrasuoni, massaggi, tachipirina, laser, farmaci antinfiammatori, stimolazione elettrica nervosa transcutanea, massaggi… -, fatta eccezione per l’attività fisica.
Passando all’atto pratico, dopo aver visto che il mal di schiena cronico ed aspecifico difficilmente può guarire del tutto e che moltissime terapie sono praticamente inutili sul lungo periodo, occorre chiedersi quale tipo di attività fisica possa praticare oppure no una persona. Sottolineando che in questa sede non è possibile analizzare caso per caso e che la “terapia motoria” andrebbe somministrata in maniera differente da paziente a paziente… A grandi linee, è consigliabile educare piano piano al movimento e ad un corretto stile di vita chi è affetto da lombalgia, senza fare terrorismo e cercando di rendere la persona pronta a reggere psicologicamente una probabile lunghissima convivenza col dolore. Cercando di capire, sempre riguardo all’aspetto mentale, se può esserci qualcosa che non va nella sua vita quotidiana; ricordiamo per il LBP è vivamente consigliato un approccio biopsicosociale e di conseguenza l’intervento di più d’una figura professionale.
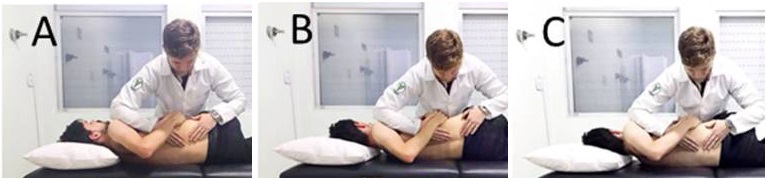
Si è visto come lo yoga, se correttamente dosato, possa dare dei benefici sul lungo periodo40 e una review pubblicata su Pain and Therapy41, ha messo in luce anche l’efficacia del pilates, degli esercizi McKenzie (con qualche controversia dovuta alla non uniformità dei dati), corsa in acqua (altezza spalle) alla soglia aerobica individuale ed esercizi di stabilizzazione mirati a migliorare il controllo neuromuscolare e la forza del core, ossia la parte centrale del corpo (immagine sotto).
Sopra, degli esercizi dimostratisi efficaci per ridurre la disabilità da cLBP (cronic low back pain) ed il dolore ad esso associato. Nello studio in questione42, la routine era la seguente: 3 allenamenti a settimana, di una durata di circa 60 minuti l’uno, per 6 settimane totali (altre informazioni utili qui sotto).
Dopo aver tentato di curare due gruppi di pazienti dalla lombalgia cronica – uno con gli esercizi di stabilizzazione e l’altro con dello yoga – i ricercatori sono arrivati alle seguenti conclusioni: «I nostri risultati indicano che lo yoga e la ginnastica di stabilizzazione hanno aspetti superiori a ogni altro in termini di dolore, disabilità, prestazioni e qualità della vita correlata alla salute».
Infine, come specificato da J. V. Pergolizzi Jr. e coll. (2020), è bene ricordare che l’esercizio fisico è una terapia efficace per i casi di lombalgia, a patto che questa sia un minimo duratura (almeno 6-12 settimane), questa affermazione, oltre che col low back pain cronico, si sposa piuttosto bene anche con dei casi di LBP subcronico.
Sopra, trovate alcuni esercizi alla portata di tutti utili sia per la prevenzione che la riabilitazione (video del Dott. Roncari, pubblicato per Project Invictus).
Conclusioni
Cosa portarsi a casa da questo articolo? Il mal di schiena di schiena generico, di per sé un qualcosa di aspecifico, può colpire una platea di persone piuttosto eterogenea. Data l’eziologia multifattoriale, molto ancora dev’essere indagato ma pur non esistendo una “cura definitiva”, i singoli individui possono fare molto per prevenirlo e per combatterne la disabilità a lungo termine. La direzione in cui sta andando la società moderna pare essere sempre più lontana dalla cura fisica e psichica delle persone, sarebbe bene che tutti, nel loro piccolo, lavorassero per cercare di invertirla.
Quanto rimane, è un destino di cui solo la conclusione è fatale. All’infuori di questa unica fatalità della morte, tutto – gioia o fortuna – è libertà, e rimane un mondo, di cui l’uomo è il solo padrone.
Albert Camus, Il mito di Sisifo (1942)
Grazie per l’attenzione!
Bibliografia
1 Manchikanti L, Singh V, Datta S, Cohen SP, Hirsch JA – Comprehensive review of epidemiology, scope, and impact of spinal pain. Pain Physician. 2009 12 (4): E35-70
2 Borczuk, Pierre (July 2013) – An Evidence-Based Approach to the Evaluation and Treatment of Low Back Pin in the Emergency Department. Emergency Medicine Practice. 15 (7): 1–23, Quiz 23–4.
3 WHO Scientific Group – The burden of musculoskeletal conditions at the start of the new millennium. Word Health Organ Tech Rep Ser, 2003; 919: 1–218
4 Damian Hoy, Christopher Bain, Gail Williams, Lyn March, Peter Brooks, Fiona Blyth, Anthony Woolf, Theo Vos, Rachelle Buchbinder – A systematic review of the global prevalence of low back pain. Arthritis Rheum. 2012 Jun;64(6):2028-37
5 Gaetani P., Panella L., Rodriguez, Baena R. – Il grande libro del mal di schiena. Rizzoli, 2010
6 Amir Qaseem, MD, Timothy J. Wilt, MD, Robert M. McLean, MD, Mary Ann Forciea, MD. – Noninvasive Treatments for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline From the American College of Physicians. CLINICAL GUIDELINE Intern Med, 2017;166:514-530
7 El-Sayed AM, Hadley C, Tessema F, Tegegn A, Cowan JA Jr, Galea S. – Back and neck pain and psychopathology in rural Sub-Saharan Africa: evidence from the Gilgel Gibe Growth and Development Study, Ethiopia. Spine, (Phila Pa 1976) 2010; 35: 684–89
8 Hoy D, Toole MJ, Morgan D, Morgan C. – Low back pain in rural Tibet. Lancet, 2003; 361(9353):225–6
9 Luciola da C, Menezes Costa, Christopher G. Maher, Mark J. Hancock, James H. McAuley, Robert D. Herbert, Leonardo O.P. Costa – The prognosis of acute and persistent low-back pain: a meta-analysis. CMAJ, 2012; 184(11): E613–E624
10 Henschke N, Maher CG, Refshauge KM, Herbert RD, Cumming RG, Bleasel J , York J, Das A, McAuley JH – Prognosis in patients with recent onset low back pain in Australian primary care: inception cohort study. BMJ , 2008; 337: a171
11 Ali M Alshami – Physical and psychological aspects of low back pain among Saudi patients: A case-control study. January 2014. Saudi Journal of Medicine and Medical Sciences 2(1):24
12 Chris J. Main, Amanda C. de C. Williams – Musculoskeletal pain. BMJ. 2002 Sep 7;325(7363):534-7
13 Peter Šagát, Peter Bartík, Pablo Prieto González, Dragoș Ioan Tohănean, Damir Knjaz – Impact of COVID-19Quarantine on Low Back Pain Intensity, Prevalence, and Associated Risk Factors among Adult Citizens Residing in Riyadh (Saudi Arabia): A Cross-Sectional Study. Int J Environ Res Public Health. 2020 Oct 6;17(19):7302
14 Brinjikji W, Luetmer PH, Comstock B, Bresnahan BW, Chen LE, Deyo RA, Halabi S, Turner JA, Avins AL, James K, Wald JT, Kallmes DF, Jarvik JG – Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR Am J Neuroradiol. 2015 Apr;36(4):811-6
15 Waddel G. – The back pain revolution (second edition) – Churchill Livingstone, 2004
16 Ferreira PH, Beckenkamp P, Maher CG, Hopper JL, Ferreira ML – Nature or nurture in low back pain? results of a systematic review of studies based on twin samples. Eur J Pain, 2013; 17 (7): 957-71
17 Ingrid M. Mogren, Anna I. Pohjanen – Low back pain and pelvic pain during pregnancy: prevalence and risk factors. Spine (Phila Pa 1976). 2005 Apr 15;30(8):983-91
18 Gharaibeh A, Al Wadiya A, Qdhah E, Khadrawi M, Abu Slaih A and Qaoud Y. – Prevalence of Low Back Pain in Pregnant Women and the Associated Risk Factors. J Ortho Bone Disord 2018, 2(1): 000157
19 Chris Maher, Martin Underwood, Rachelle Buchbinder – Non-specific low back pain. Lancet. 2017 Feb 18;389(10070):736-747
20 Ming Zhong, Jin-Tao Liu, Hong Jiang, Wen Mo, Peng-Fei Yu, Xiao-Chun Li, Rui Rui Xue – Incidence of Spontaneous Resorption of Lumbar Disc Herniation: A Meta-Analysis. Pain Physician. Jan-Feb 2017;20(1):E45-E52
21 Yi Wang, Guogang Dai, Ling Jiang & Shichuan Liao – The incidence of regression after the non-surgical treatment of symptomatic lumbar disc herniation: a systematic review and meta-analysis. BMC Musculoskeletal Disorders (2020) 21:530
22 Mark J Hancock, Chris G Maher, Jane Latimer, Andrew J McLachlan, Chris W Cooper, Richard O Day, Megan F Spindler, James H McAuley – Assessment of diclofenac or spinal manipulative therapy, or both, in addition to recommended first-line treatment for acute low back pain: a randomised controlled trial. Lancet. 2007 Nov 10;370(9599):1638-43
23 Fabio Zaina, Federico Balagué, Michele Battié, Jaro Karppinen, Stefano Negrini – Low back pain rehabilitation in 2020: new frontiers and old limits of our understanding. Eur J Phys Rehabil Med. 2020 Apr;56(2):212-219
24 Hartvigsen J, Hancock MJ, Kongsted A, Louw Q, Ferreira ML, Genevay S, et al. – What low back pain is and why we need to pay attention. Lancet 2018;391:2356–67
25 Nijs J, Loggia ML, Polli A, Moens M, Huysmans E, Goudman L, et al. – Sleep disturbances and severe stress as glial activators: key targets for treating central sensitization in chronic pain patients? Expert Opin Ther
Targets 2017;21:817–26
26 Burston JJ, Valdes AM, Woodhams SG, Mapp PI, Stocks J, Watson DJ, et al. – The impact of anxiety on chronic musculoskeletal pain and the role of astrocyte activation. Pain 2019;160:658–69
27 Maxim B Freidin, Yakov A Tsepilov, Melody Palmer, Lennart C Karssen, Pradeep Suri, Yurii S Aulchenko, Frances M K Williams, CHARGE Musculoskeletal Working Group – Insight into the genetic architecture of back pain and its risk factors from a study of 509,000 individuals. Pain. 2019 Jun;160(6):1361-1373
28 D Coggon, G Ntani, K T Palmer, V E Felli, F Harari, L A Quintana, S A Felknor, M Rojas, A Cattrell, S Vargas-Prada, M Bonzini, E Solidaki, E Merisalu, R R Habib 17, F Sadeghian, M M Kadir, S S P Warnakulasuriya, K Matsudaira, B Nyantumbu-Mkhize, H L Kelsall, H Harcombe – Drivers of international variation in prevalence of disabling low back pain: Findings from the Cultural and Psychosocial Influences on Disability study. Eur J Pain. 2019 Jan;23(1):35-45
29 Brendon Stubbs, Ai Koyanagi, Trevor Thompson, Nicola Veronese, Andre F Carvalho, Marco Solomi, James Mugisha, Patricia Schofield, Theodore Cosco, Nicky Wilson, Davy Vancampfort – The epidemiology of back pain and its relationship with depression, psychosis, anxiety, sleep disturbances, and stress sensitivity:
data from 43 low- and middle-income countries. Gen Hosp Psychiatry 2016;43:63–70.
30 Sean D Rundell, Laura S Gold, Ryan N Hansen, Brian W Bresnahan – Impact of comorbidities
on resource use and adherence to guidelines among commercially insured adults with new visits for back pain. J Eval Clin Pract 2017;23:1218–26.
31 Nadine E Foster, Johannes R Anema, Dan Cherkin, Roger Chou, Steven P Cohen, Douglas P Gross, Paulo H Ferreira, Julie M Fritz, Bart W Koes, Wilco Peul, Judith A Turner, Chris G Maher, Lancet Low Back Pain Series Working Group – Prevention and treatment of low back pain: evidence, challenges, and promising directions. Lancet. 2018 Jun 9;391(10137):2368-2383
32 James S. Thomas, Brian C. Clark, David W. Russ, Christopher R. France, Robert Ploutz-Snyder, Daniel M. Corcos – Effect of Spinal Manipulative and Mobilization Therapies in Young Adults With Mild to Moderate Chronic Low Back Pain. JAMA Netw Open. 2020 Aug; 3(8)
33 Modello biopsicosociale – Wikipedia (link)
34 Santrock, J. W. – A Topical Approach to Human Life-span Development (3a ediz., 2007)
35 Clécio Vier, Marcelo Anderson Bracht, Marcos Lisboa Neves, Maíra Junkes-Cunha, Adair Roberto Soares Santos – Effects of spinal manipulation and pain education on pain in patients with chronic low back pain: a protocol of randomized sham-controlled trial. Integr Med Res. 2018 Sep;7(3):271-278
36 Daniel Steffens, Chris G Maher, Leani S M Pereira, Matthew L Stevens, Vinicius C Oliveira, Meredith Chapple, Luci F Teixeira-Salmela, Mark J Hancock – Prevention of Low Back Pain: A Systematic Review and Meta-analysis. JAMA Intern Med. 2016 Feb;176(2):199-208
37 Rongzhong Huang, Jie Ning, Vivienne H Chuter, Jeffrey Bruce Taylor, Demoulin Christophe, Zengdong Meng, Yu Xu, Lihong Jiang – Exercise alone and exercise combined with education both prevent episodes of low back pain and related absenteeism: systematic review and network meta-analysis of randomised controlled trials (RCTs) aimed at preventing back pain. Br J Sports Med. 2020 Jul;54(13):766-770
38 Rahman Shiri, David Coggon, Kobra Falah-Hassani – Exercise for the Prevention of Low Back Pain: Systematic Review and Meta-Analysis of Controlled Trials. Am J Epidemiol. 2018 May 1;187(5):1093-1101
39 Giroldo Andrea – Il ruolo dell’attività fisica nella prevenzione del mal di schiena aspecifico. Tesi di Laurea, Corso di Studi in Scienze delle Attività Motorie e Sportive, L-22 (SUISM, a.a. 2017/2018)
40 L Susan Wieland, Nicole Skoetz, Karen Pilkington, Ramaprabhu Vempati, Christopher R D’Adamo, Brian M Berman – Yoga treatment for chronic non-specific low back pain. Cochrane Database Syst Rev. 2017 Jan 12;1(1):CD010671
41 Joseph V Pergolizzi Jr, Jo Ann LeQuang – Rehabilitation for Low Back Pain: A Narrative Review for Managing Pain and Improving Function in Acute and Chronic Conditions. Pain Ther. 2020 Jun;9(1):83-96
42 A Demirel, M Oz, Y A Ozel, H Cetin, O Ulger – Stabilization exercise versus yoga exercise in non-specific low back pain: Pain, disability, quality of life, performance: a randomized controlled trial. Complement Ther Clin Pract. 2019 May;35:102-108
Dardanello Davide – Chinesiologia (Dispense Universitarie SUISM, a.a. 2017/2018)
Spine Center – Hip-Spine Syndrome: relazione anca-rachide lombare nel LBP (link)

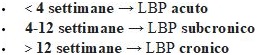






Lascia un commento